La principal razón de que invierno tras invierno nos enfrentemos a los virus causantes de la gripe se debe a su capacidad de adaptarse y evolucionar para conseguir evadir nuestras defensas.
La gripe es una enfermedad que sufrimos repetidamente en las estaciones frías. La principal razón de que invierno tras invierno nos enfrentemos a los virus causantes de la gripe se debe a su capacidad de adaptarse y evolucionar para conseguir evadir nuestras defensas.
Pero nosotros también tenemos algo de culpa. En épocas frías pasamos muchas más horas en lugares cerrados, poco ventilados, junto con más gente, favoreciendo la propagación de patógenos de trasmisión aérea. Y como el sistema inmune está más alterado de lo normal a causa del estrés provocado por el frío, estos patógenos se aprovechan de la situación para infectarnos.
Al igual que los virus, muchas bacterias también hacen su agosto en esta época del año. Algunas nos invaden desde fuera. Otras, que normalmente viven dentro de nosotros en simbiosis, ocupan tejidos donde no deberían crecer, como los pulmones.
Se trata de bacterias que suelen vivir en nuestra boca, garganta y tracto respiratorio superior. En condiciones normales nuestro sistema inmune evita que se desmadren. Pero en determinadas circunstancias, especialmente cuando se altera su hábitat, pueden causar neumonías. Destacan Streptococcus pneumoniae, Staphylococcus aureus, Klebsiella pneumoniae o Pseudomonas sp., entre otras.
Gripe y bacteria: la alianza contra el sistema inmunitario
La gripe lleva siglos en guerra con los humanos y, a pesar de que ganamos la mayoría de las batallas, debilita parcialmente nuestro sistema inmunitario, causando daños en el tracto respiratorio, inflamación y destrucción de tejido infectado.
Algunos estudios han demostrado que la proteína neuraminidasa de los virus de la gripe, la encargada de romper unos azúcares llamados ácidos siálicos en la superficie del epitelio respiratorio, libera estos azúcares al medio. Aunque el objetivo de romper los azúcares sea liberar las partículas virales de la célula, las bacterias que habitan normalmente en nuestro sistema respiratorio los aprovechan. Esto, sumado a que el sistema inmune anda distraído enfrentándose a la gripe, les permite a las bacterias adherirse a esos tejidos dañados, crecer y multiplicarse. Y claro, su crecimiento en exceso puede causar neumonías.
Estreptococos y estafilococos, los más peligrosos
La posibilidad de desarrollar infecciones bacterianas oportunistas asociadas a las infecciones por virus de afección respiratoria, y especialmente por los virus de la gripe, es bien conocida. Sobre todo en el caso de bebés, niños y personas de edad avanzada pueden agravar la enfermedad e incrementar la mortalidad.
Pero ¿cuánto riesgo suponen exactamente? ¿Qué bacterias y cuáles son las más importantes en orden de prioridad? ¿Podríamos evitar que nos causaran complicaciones? ¿Existen otros factores de riesgo que incrementen la gravedad de un paciente con gripe? Tener datos actualizados es útil para decidir cómo prevenir mejor las complicaciones asociadas a la gripe y priorizar medidas preventivas.
En un estudio realizado por el Laboratorio de Virología e Inmunidad Innata de la Universidad San Pablo CEU, en colaboración con investigadores del Centro Nacional de Microbiología del Instituto de Salud Carlos III, Hospital 12 de Octubre, Gregorio Marañón y UNIR, hemos analizado datos de pacientes con gripe obtenidos entre 2010 y 2020 a partir de 135 estudios, con más de 48 000 pacientes de 28 países.
En este metaanálisis, se han logrado identificar los porcentajes de coinfección y los riesgos de mortalidad para cada una de las bacterias que nos infectan junto a la gripe. Los resultados han sido validados con casi cuatro millones de pacientes mediante la herramienta TrinetX.
Bacterias que triplican el riesgo de que la gripe nos mate
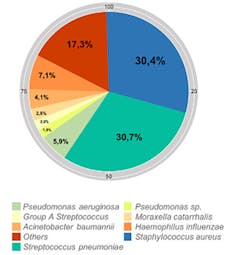
Principales confecciones de bacterias asociadas a la gripe.
Author provided
Los análisis muestran que las principales coinfecciones reportadas en la clínica son causadas por las bacterias Streptococcus pneumoniae (30,7 %) y Staphylococcus aureus(30,4 %). Otras bacterias, como Haemophilus influenzae (7,1 %) o Pseudomonas sp.(6,8 %) suponen también un riesgo importante.
Además, se ha identificado que las coinfecciones de gripe y bacteria pueden aumentar hasta 3,36 veces el riesgo de mortalidad. Casi el doble que la inmunosupresión, por ejemplo.
La edad es otro de los factores más determinantes asociados al riesgo de complicaciones causadas por la gripe en el caso de bebés y personas de avanzada edad. Otras condiciones como enfermedades hematológicas, desórdenes neurológicos y enfermedades renales y hepáticas crónicas suponen riesgos que se podrían reducir reforzando las campañas de vacunación frente a los virus de la gripe y bacterias como neumococo y Haemophilus influenzae tipo b.
Conocer los riesgos y disponer de un diagnóstico rápido permitirían igualmente buscar el tratamiento más eficaz no solo frente a la infección por los virus de la gripe, sino también frente a las bacterias oportunistas que puedan aparecer. Algunas de ellas, como los Staphylococcus aureus o las Pseudomonas sp., además de otras muchas otras bacterias, suelen presentar resistencia a antibióticos. Elegir cuanto antes el mejor tratamiento puede prevenir complicaciones bacterianas.![]()
Estanislao Nistal Villán, Virólogo y profesor de Microbiología de la Facultad de Farmacia, Universidad CEU San Pablo y Javier Arranz Herrero, PhD Student en la Universidad CEU San Pablo. PFIS en el Instituto de Salud Carlos III y Visitor Researcher en Mount Sinai, NY, Universidad CEU San Pablo
Este artículo fue publicado originalmente en The Conversation. Lea el original.



![El mono ‘Punch’ se hace viral al adoptar un peluche como madre sustituta [VIDEO] El mono ‘Punch’ se hace viral al adoptar un peluche como madre sustituta [VIDEO]](https://f.rpp-noticias.io/2026/02/18/027227-4ef4-4a70-a39d-bed764aa58c8-hd-web-1840023mp4_1840024.jpg?width=160&quality=60)



![Virginia Fonseca, novia de Vinicius Junior, fue coronada reina en el carnaval de Río de Janeiro [FOTOS] Virginia Fonseca, novia de Vinicius Junior, fue coronada reina en el carnaval de Río de Janeiro [FOTOS]](https://f.rpp-noticias.io/2026/02/18/portada_2953137.jpg?width=160&quality=60)
![¡En plena audiencia! Acusado atacó a jueza que le negó la libertad condicional [VIDEO]](https://e.rpp-noticias.io/small/2024/01/04/mmd-vd-20240104-clj-usa-justiciacriminalidad-349g2vy-es-1520871mp4_1520872.webp)




![Ica: huaico arrasa con bus en el km 366 de la Panamericana Sur en Palpa [VIDEO] Ica: huaico arrasa con bus en el km 366 de la Panamericana Sur en Palpa [VIDEO]](https://f.rpp-noticias.io/2026/02/18/atsapp-video-2026-02-18-at-95718-pm-1840053mp4_1840054.jpg?width=320&quality=80)



